Cosa s’intende per artrocentesi?
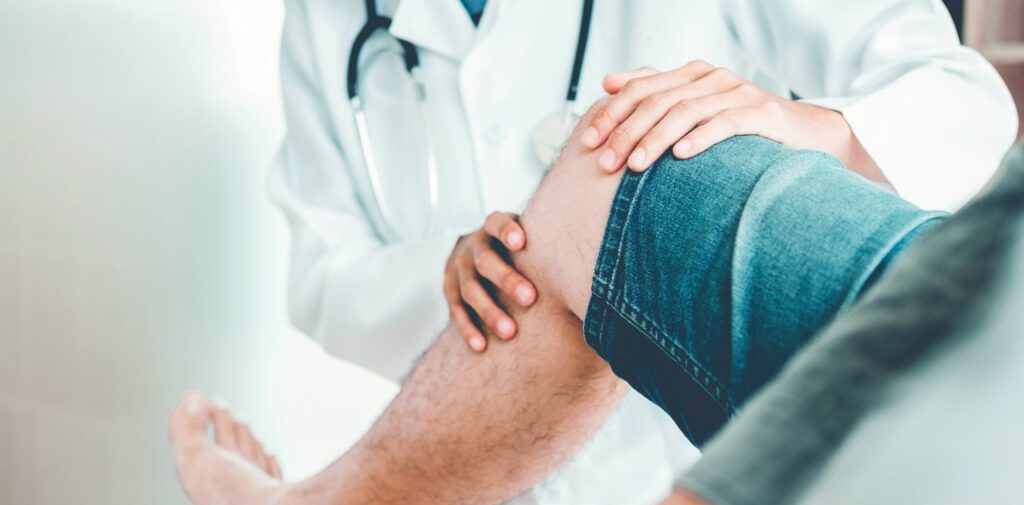
Cosa s’intende per artrocentesi? Ortopedia Indice Cosa s’intende per artrocentesi? L’artrocentesi è un procedimento medico utilizzato per diagnosticare e trattare una serie di condizioni articolari. Ma cos’è esattamente l’artrocentesi, come si esegue e in quali circostanze è necessaria? In questo articolo, approfondiremo tutto ciò che c’è da sapere sull’artrocentesi, fornendo informazioni dettagliate sul procedimento, il suo scopo e le sue applicazioni cliniche. L’artrocentesi, anche conosciuta come “aspirazione articolare” o “puntura articolare“, è una procedura medica durante la quale il medico inserisce un ago attraverso la pelle e nella cavità articolare per rimuovere liquido sinoviale o sangue dall’artrocentesi. Il liquido sinoviale è un fluido trasparente presente nelle articolazioni che aiuta a lubrificarle e ammortizzarle durante il movimento. L’artrocentesi può essere utilizzata per diagnosticare le cause del dolore articolare, ridurre il gonfiore e alleviare i sintomi associati a una serie di condizioni articolari, come l’artrite, l’artrosi, le lesioni articolari e l’accumulo di liquido dovuto a un trauma o un’infezione. Come si esegue? Il procedimento per l’artrocentesi di solito viene eseguito in ambulatorio o in sala operatoria, a seconda delle circostanze specifiche e della gravità del caso. Ecco una panoramica generale del processo: 1. Preparazione: Il paziente viene posizionato in una posizione comoda e la zona da trattare viene pulita e sterilizzata. Il medico può anche utilizzare un’anestesia locale per intorpidire l’area e ridurre al minimo il disagio durante la procedura. 2. Posizionamento dell’ago: Utilizzando tecniche di guida adatte, il medico inserisce delicatamente un ago nella cavità articolare, sotto guida radiografica o ecografica se necessario, per assicurarsi di raggiungere l’area corretta e minimizzare il rischio di danni ai tessuti circostanti. 3. Raccolta del liquido: Una volta che l’ago è posizionato correttamente, il medico aspira il liquido sinoviale o il sangue dalla cavità articolare utilizzando una siringa collegata all’ago. Il campione raccolto viene quindi inviato per analisi di laboratorio per determinare la causa sottostante del problema articolare. 4. Finitura: Una volta completata la raccolta del campione, l’ago viene rimosso e il sito di puntura viene coperto con un cerotto o una benda sterile. Il paziente può essere monitorato per un breve periodo di tempo per assicurarsi che non vi siano complicazioni immediate. Quando si fa l’artrocentesi? L’artrocentesi può essere eseguita in una serie di circostanze cliniche, tra cui: – Quando c’è un accumulo anormale di liquido nell’articolazione, che può causare gonfiore, dolore e limitare il movimento. – Per diagnosticare le cause del dolore articolare, come l’artrite, l’artrosi o l’infiammazione articolare. – Per trattare un’emergenza medica, come un’emorragia articolare o un’infezione. La decisione di eseguire un’artrocentesi dipende dalle condizioni specifiche del paziente e dalla valutazione del medico. In genere, l’artrocentesi è considerata sicura e ben tollerata, con pochi rischi associati. In conclusione, l’artrocentesi è una procedura medica utilizzata per diagnosticare e trattare una serie di condizioni articolari, che coinvolge l’aspirazione del liquido dalla cavità articolare mediante l’uso di un ago. La procedura è relativamente semplice e ben tollerata, offrendo numerosi benefici per i pazienti con problemi articolari. Tuttavia, è importante consultare un medico qualificato per determinare se l’artrocentesi è appropriata per le proprie esigenze e condizioni mediche specifiche. Hai letto l’articolo e vorresti prenotare una Visita Ortopedica con i Medici del Centro Medico Unisalus? Prenota la tua Visita Ortopedica dal pulsante qui sotto oppure chiamaci al n.0248013784. Puoi anche scrivere a info@unisalus.it oppure contattarci tramite la sezione contatti del nostro sito. Prenota Visita Ortopedica News PRENOTA ONLINE oppure Chiamaci 02 4801 3784 SCRIVICI PER INFORMAZIONI ORARIO CENTRO MEDICO Lunedì – Venerdì dalle 08:00 alle 20:00 Sabato dalle 09:00 alle 16:00
Cosa s’intende per artrocentesi? Leggi tutto »