Curettage gengivale
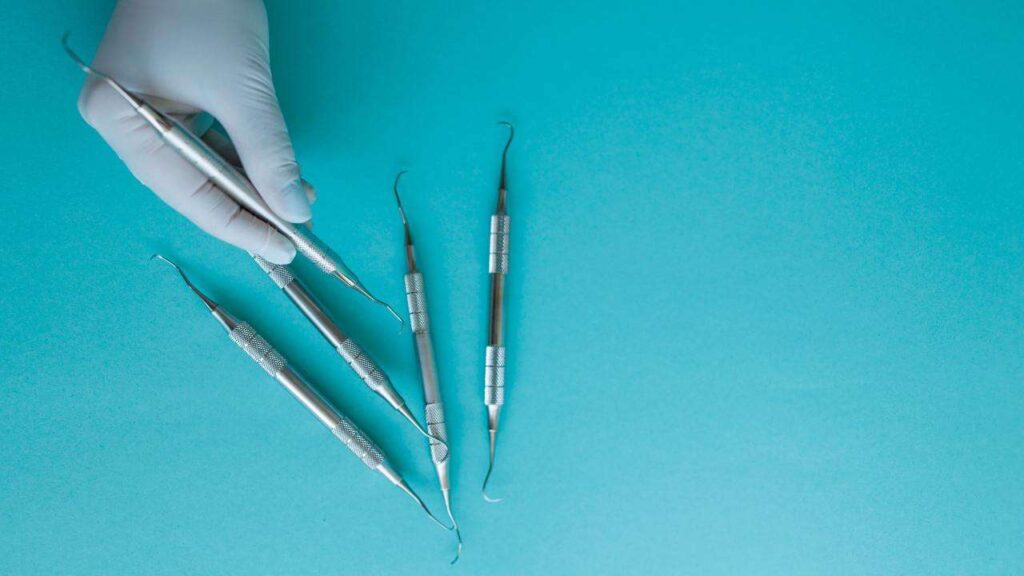
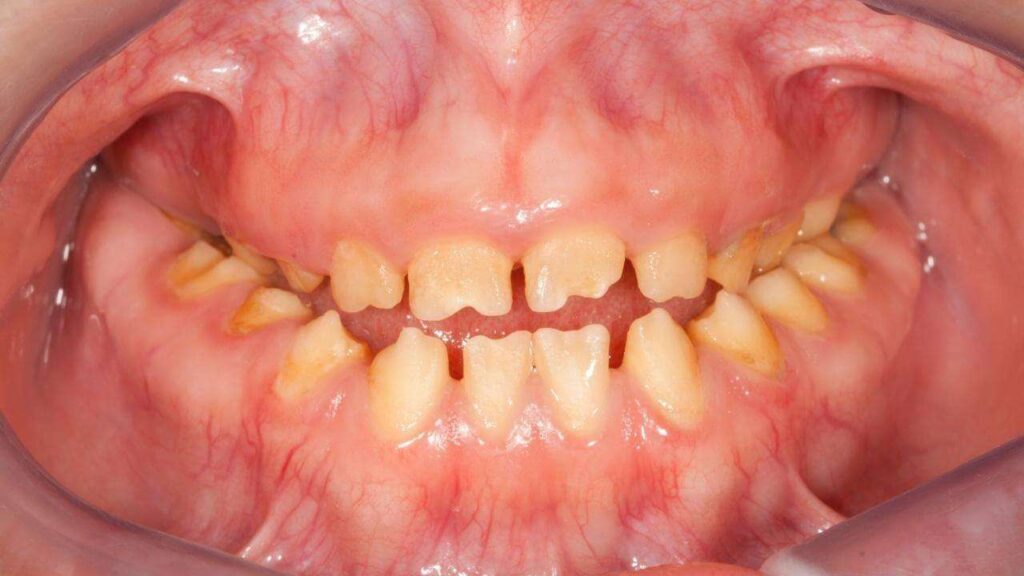
Cos’è il curettage gengivale? Salute Indice Il Curettage Gengivale è un trattamento utilizzato per effettuare una pulizia profonda denti. Viene proposto in caso di malattie come la parodontite o la gengivite e non solo. La tipologia di curettage scelta dipende principalmente dalla condizione di partenza del paziente. Ma il trattamento può essere scelto anche a scopo preventivo. Vediamo insieme di cosa si tratta, come funziona e a cosa serve questo trattamento dentistico di routine. Cos’è il curettage gengivale? Il curettage gengivale, o curettage dentale, è una pratica tendenzialmente di routine. Viene utilizzata in odontoiatria per la pulizia tasche gengivali. Sia in ottica di cura che di prevenzione di disturbi dentali. Nello specifico, per la rimozione del tartaro e della placca batterica che si accumula delle “tasche gengivali“, i cui disturbi sono conseguenza della parodontite o della gengivite, patologia che può manifestarsi anche nei bambini (gengivite bambini). Quindi per rispondere alla domanda “Curettage gengivale quando farlo?“, diciamo che quando le tasche sono più profonde di 5mm, si ricorre alla chirurgia o all’intervento parodontale. Altrimenti, se la situazione è meno grave, la tecnica utilizzata è proprio quella del curettage gengivale. La scelta dell’uno o dell’altro avviene quindi tramite sonda in grado di vedere la profondità della borsa parodontale. In cosa consiste il curettage? Nella pratica, la tecnica di Curettage è una pulizia denti profonda. La placca e il tartaro vengono rimossi sia dalla parte sopra che quella sotto, tramite pulizia sottogengivale. Viene effettuata tramite uno strumento apposito, che prende il nome di curette. Si tratta di uno strumento manuale, una sorta di penna che presenta un gancio sulla sua estremità. Questo strumento è in grado di raschiare la parete gengivale, eliminando i tessuti molli della tasca. In questo modo si è in grado di ripulire anche la radice del dente che può essere esposta. A volte, insieme alla curette, il dentista esperto può scegliere di utilizzare degli strumenti che funzionano ad ultrasuoni o a laser (in questo caso si parla di curettage gengivale laser). Questi supportano la disgregazione del tartaro, permettendo quindi risultati migliori. La pratica avviene sotto anestesia. Dopo la procedura, la zona viene disinfettata con un liquido apposito. Il risultato è una superficie dentale più liscia e libera da impurità. Nel giro di pochi giorni, la gengiva si gonfia, eliminando la tasca e tornando quindi ad aderire al dente. Tipologie di curettage gengivale Esistono 2 tipi di curettage che il dentista può scegliere. Distinguiamo infatti tra: Curettage gengivale per quadrante a cielo chiuso. Si tratta di un procedimento meccanico e quasi indolore. La superficie della radice dentale viene liberata da placca e altri depositi, poi levigata. Curettage a cielo aperto. Si parla in questo caso di un piccolo intervento chirurgico. La gengiva viene scollata dall’osso e poi fissata nuovamente con punti di sutura, dopo la rimozione di tartaro e placca. Il primo può essere scelto quando la tasca è al di sotto dei 3,5mm, mentre il secondo quando è tra i 3,5 e i 5mm. Curettage gengivale a cosa serve e perché farlo? Placca e tartaro sono il risultato di: Residui alimentari Batteri Scarsa igiene orale Il curettage dentale è importante per evitare diversi disturbi anche gravi. Ad esempio: Infezioni e infiammazione Recessione gengivale Perdita del sostegno osseo, nei casi più gravi È quindi importante sottoporsi a questa pratica appena si notano i sintomi di infiammazioni gengivali (come gengive rosse, gonfie o perdite di sangue), onde evitare peggioramenti. Tra queste, come abbiamo anticipato, le più note sono: Gengivite. Infiammazione delle gengive che crea fastidio in aree specifiche e può portare a recessione, causata spesso da scarsa igiene orale. Parodontite. Livello avanzato di gengivite in cui i batteri riescono ad entrare nelle tasche che circondano il dente, portando a conseguenze gravi anche alle strutture ossee. In questo caso il curettage deve essere scelto immediatamente in ottica di cura. Spesso questa tecnica è anche utilizzata come pratica di supporto alle sedute di detartasi, la cosiddetta igiene orale professionale o allo sbiancamento dentale per risolvere anche il problema estetico. Ogni quanto sottoporsi al trattamento di pulizia gengivale? Gli specialisti consigliano di ricorrere al Curettage almeno due volte l’anno. Ciò è da effettuare anche in ottica di prevenzione e per migliorare la sensibilità gengivale. Ogni caso è comunque a sé. Sarà il tuo dentista a dirti ogni quanto dovresti sottoporti a questa pratica, in base alla condizione delle tue gengive, al tuo stile di vita (alimentazione o fumo di sigaretta, ad esempio) e ad altri fattori, in modo da ottimizzare i risultati e garantire la tua salute dentale. Curettage gengivale fa male? Nonostante ciò che si pensa, spesso il curettage denti fa male. In particolare nel curettage gengivale a cielo aperto, la pulizia delle tasche gengivali “deve” essere dolorosa, in quanto profonda, sotto al solco della gengiva. Se non è così, spesso è perché questa pulizia non avviene a fondo e non viene rimosso correttamente tutto il tartaro. In questo modo, non si riesce a tenere sotto controllo la parodontite, la gengivite o gli altri disturbi per cui ci si sottopone al trattamento. A causa del dolore che provoca, però, questa pulizia delle gengive viene effettuata in anestesia locale. Quindi nel concreto, il paziente, non avverte del dolore nella fase di intervento. Molto spesso, prova del fastidio nel periodo post-anestesia. Questo fastidio può durare per qualche giorno. Insieme ad esso, però, può notare anche: Maggiore stabilità dei denti Miglioramento del senso del gusto Buona salute delle gengive Curettage gengivale rischi Nei giorni successivi al trattamento, il fastidio di cui abbiamo parlato, può essere accompagnato anche da maggiore sensibilità dentale, dopo lo sgonfiamento gengivale. Se si parla di Curettage a cielo aperto inoltre, ci si riferisce, come abbiamo visto, ad un vero e proprio intervento, in cui vengono effettuate incisioni tramite bisturi. In questo caso, i rischi sono quelli di un vero e proprio intervento chirurgico, per quanto piccolo sia. Levigatura radicolare e curettage gengivale. La levigatura deve essere proporzionata alla problematica. Se eccessiva infatti, può indebolire i denti, danneggiando lo smalto. Ovviamente anche il ruolo
Curettage gengivale Leggi tutto »