Cos’è la tenosinovite di De Quervain?
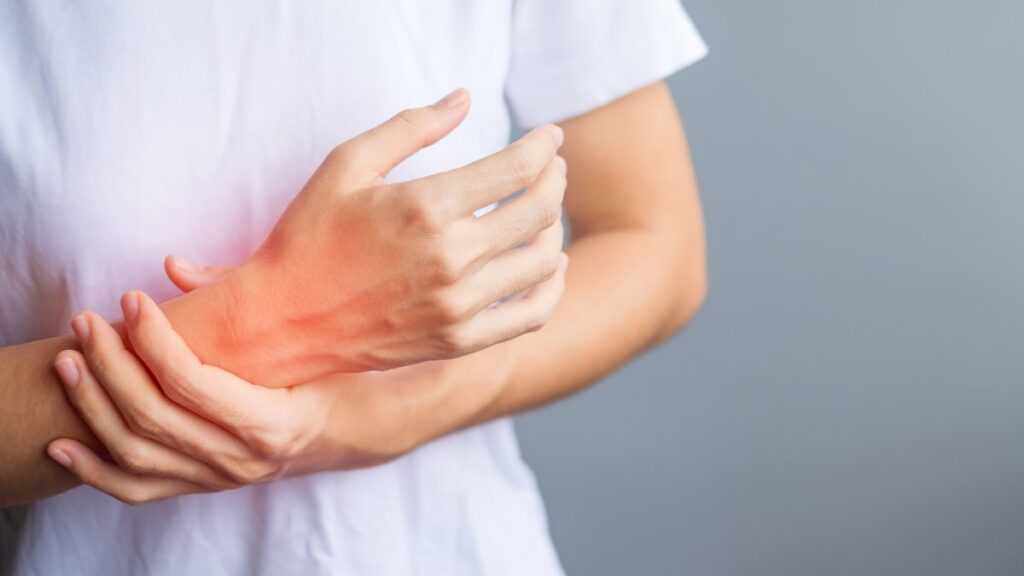
Cos’è la tenosinovite di De Quervain? Ortopedia Indice La tenosinovite di De Quervain è una condizione dolorosa che coinvolge l’infiammazione dei tendini situati alla base del pollice. Questo disturbo può causare dolore, gonfiore e difficoltà nei movimenti del pollice e del polso. In questo articolo, esploreremo in dettaglio cosa sia la tenosinovite di De Quervain, come viene diagnosticata trattata. Perché viene il morbo di Quervain? Il morbo di Quervain, o tenosinovite di De Quervain, è causato dall’irritazione o dall’infiammazione dei tendini che passano attraverso una piccola struttura a forma di tunnel nella parte interna del polso, chiamata “canale del tendine”. Questa condizione è conosciuta anche come “malattia delle mamme e delle nonne” in quanto si presenta frequentemente quando si mette in tensione determinati muscoli, quali abduttore lungo ed estensore breve, nel momento in cui si sollevano i neonati. Cause Tenosinovite De Quervain Questa condizione può essere causata da vari fattori, tra cui: Sovraccarico o uso ripetitivo: Attività che coinvolgono movimenti ripetitivi del pollice e del polso, come digitare su una tastiera o sollevare oggetti pesanti, possono mettere stress eccessivo sui tendini e causare l’infiammazione. Traumi o lesioni: Lesioni acute, come una caduta sulla mano o uno strappo muscolare, possono danneggiare i tendini e portare all’infiammazione. Gravidanza: Durante la gravidanza, i cambiamenti ormonali e l’aumento di peso possono aumentare la pressione sui tendini e contribuire allo sviluppo della tenosinovite di De Quervain. Condizioni preesistenti: Alcune condizioni preesistenti, come l’artrite reumatoide, possono aumentare il rischio di sviluppare il morbo di Quervain. Diagnosi La diagnosi della tenosinovite di De Quervain di solito viene effettuata dal Medico specialista in Ortopedia attraverso una combinazione di esame fisico e storia clinica del paziente. Il medico, durante la visita ortopedica, può eseguire test specifici per valutare la gravità dei sintomi e confermare la diagnosi, tra cui: Test di Finkelstein: Durante questo test, il paziente piega il pollice nella mano e chiude il pugno sopra di esso. Il medico applica quindi pressione al pugno mentre il paziente inclina il polso verso l’ulna. Se questo movimento provoca dolore nella parte inferiore del polso, può essere indicativo di tenosinovite di De Quervain. Esami di imaging: A volte, possono essere eseguiti esami di imaging, come raggi X o risonanza magnetica, per escludere altre cause di dolore al polso e confermare la diagnosi. A seguito della visita lo specialista potrà indicare al paziente il trattamento più adeguato alla sua condizione. Come si cura la tenosinovite di De Quervain? Il trattamento della tenosinovite di De Quervain dipende dalla gravità dei sintomi e dalle cause sottostanti. Alcune opzioni di trattamento comuni includono: Riposo e immobilizzazione: Riposare il polso e limitare l’attività che causa dolore può aiutare a ridurre l’infiammazione e favorire la guarigione. In alcuni casi, il medico può raccomandare l’uso di un tutore per immobilizzare il polso e prevenire movimenti eccessivi. Fisioterapia: sulla base di quanto emerso in sede di visita la fisioterapia può essere considerata una valida alternativa per la gestione del dolore causato da questa condizione Farmaci: Farmaci antinfiammatori non steroidei (FANS), come ibuprofene o naprossene, possono aiutare a ridurre il dolore e l’infiammazione associati alla tenosinovite di De Quervain. Prima di assumere i farmaci consulta sempre un medico. In conclusione, la tenosinovite di De Quervain è una condizione dolorosa che può limitare la funzionalità del polso e del pollice. È importante infatti cercare un trattamento tempestivo e appropriato per gestire i sintomi e prevenire complicazioni a lungo termine. Consultare un medico esperto è fondamentale per una valutazione accurata e per sviluppare un piano di trattamento personalizzato. Hai letto l’articolo e vorresti prenotare una Visita Ortopedica con i Medici del Centro Medico Unisalus? Prenota la tua Visita Ortopedica dal pulsante qui sotto oppure chiamaci al n.0248013784. Puoi anche scrivere a info@unisalus.it oppure contattarci tramite la sezione contatti del nostro sito. Prenota Visita Ortopedia News PRENOTA ONLINE oppure Chiamaci 02 4801 3784 SCRIVICI PER INFORMAZIONI ORARIO CENTRO MEDICO Lunedì – Venerdì dalle 08:00 alle 20:00 Sabato dalle 09:00 alle 16:00
Cos’è la tenosinovite di De Quervain? Leggi tutto »